内科
当院の内科では、かぜ・発熱、腹痛、下痢、倦怠感などの身近な体調不良から、生活習慣病の継続的な管理まで幅広く対応します。
特に、高血圧・脂質異常症・糖尿病などは、脳卒中(脳梗塞・脳出血)や心臓・血管の病気の予防に関わるため、継続的な治療と生活習慣の見直しが大切です。
脳神経外科専門医として、頭痛・めまい・しびれ・もの忘れなどの症状とあわせて、血圧や血糖、脂質の状態も含めて総合的に評価し、必要に応じて検査や治療方針をご提案します。
火曜日午後には女性医師(内科認定医/循環器内科専門医)による内科外来を行っています。
※担当医は都合により変更となる場合があります。
入院治療や高度な専門医療が必要と判断される場合は、症状や病態に応じて適切な医療機関へご紹介し、連携して対応します。
気になる症状があるときは、お気軽にご相談ください。
なんとなく体調がすぐれないときもご相談ください
かぜをはじめとする急な体調不良など、はっきりとした症状が出ているときはもちろん、「なんとなく体調がすぐれない」「どの診療科を受診していいのかわからない」といった場合も、まずは当院にご相談ください。
地域にお住まい・お勤めの皆さまの身近な「かかりつけ医」として、症状や経過を丁寧に伺い、必要に応じて検査をご案内します。
専門的な治療が必要と判断される場合は、適切な医療機関をご紹介し、連携して対応します。
※強い胸痛、突然の息切れ、意識が遠のく等がある場合は、救急車(119)の利用も含め早急な受診をご検討ください。
このようなときは内科をご受診ください
- かぜ症状、発熱、のどの痛み、咳
- 腹痛、下痢、吐き気
- 健診で血圧・コレステロール・血糖の異常を指摘された
- 血圧が高いと言われた/薬の調整を相談したい・動悸、息切れ、むくみ
内科の主な対象疾患
急性疾患
- かぜ症候群(発熱・のどの痛み・咳・鼻水)
- インフルエンザ/新型コロナなどの急性呼吸器感染症(疑い含む)
- 急性胃腸炎(下痢・腹痛・嘔吐)
- 脱水(発熱・嘔吐下痢後、熱中症を含む軽症)
- 胸痛の初期評価(緊急性の判断を含む)
- 動悸の急な出現(不整脈の疑いの初期評価)
- 息切れの急な出現(呼吸器・循環器の初期評価)
- 立ちくらみ/失神に近い症状の初期評価
- アレルギー症状(花粉症、じんましん等の軽症~中等症)
- 尿路症状(頻尿・排尿時痛など)の初期評価
慢性疾患
- 生活習慣病(糖尿病、高血圧症、脂質異常症、痛風(高尿酸血症)、メタボリック症候群など)
- 慢性腎臓病
- 動脈硬化に関わる疾患の管理
- アレルギー疾患(花粉症など)
- 貧血、便秘症 など
高血圧
高血圧は、血圧が高い状態が続くことで血管に負担がかかり、脳卒中や心臓・腎臓の病気のリスクにつながることがあります。
自覚症状がないことも多いため、健診や家庭での測定で「高めが続く」ことに気づくことが大切です。
また、高血圧は脳の血管にも影響し、脳血管障害(脳梗塞など)のリスクに関わるため、血圧を適切に管理することは、脳卒中予防だけでなく将来の認知機能低下(認知症)のリスクを下げる観点からも重要です。
診察室血圧と家庭血圧
血圧は測る環境や緊張などで変動します。医療機関で測る診察室血圧と、ご自宅で測る家庭血圧をあわせて確認することで、より実際の血圧の傾向を把握しやすくなります。
日本高血圧学会も家庭血圧測定を推奨しています。
高血圧の目安
- 診察室血圧:140/90 mmHg 以上
- 家庭血圧:135/85 mmHg 以上(家庭で測った値がこの程度以上で続く場合)
※診断は、血圧の経過や背景(年齢・合併症・内服など)も踏まえて医師が総合的に判断します
目標血圧(治療のめやす)
JSH2025では、合併症などに配慮しつつ、原則として診察室血圧 130/80 mmHg 未満、家庭血圧 125/75 mmHg 未満を目標とする考え方が示されています。
体調(ふらつき等)や副作用に応じて、目標は個別に調整します。
高血圧治療ガイドライン(一般向け資料) まとめ血圧の分類と、一般的な治療目標(診察室/家庭)
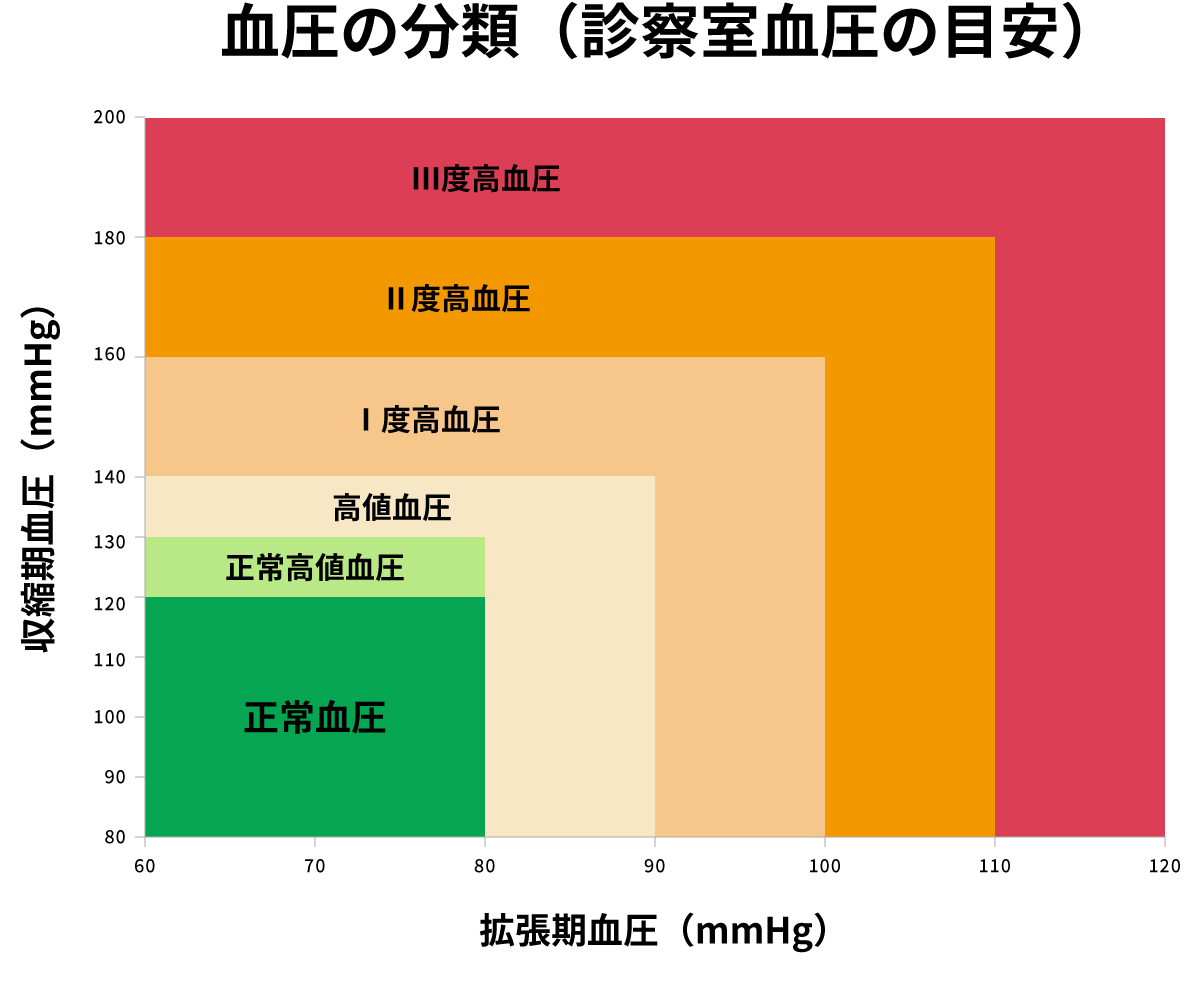
1) 血圧値の分類(成人、単位:mmHg)
| 分類 | 診察室血圧(収縮期/拡張期) | 家庭血圧(収縮期/拡張期) |
|---|---|---|
| 正常血圧 | <120 かつ<80 | <115かつ<75 |
| 正常高値血圧 | 120-129かつ<80 | 115-124かつ<75 |
| 高値血圧 | 130-139かつ/または 80-89 | 125-134かつ/または 75-84 |
| II度高血圧 | 140-159かつ/または 90-99 | 135-144かつ/または 85-89 |
| I度高血圧 | 160-179かつ/または 100-109 | 145-159かつ/または 90-99 |
| III度高血圧 | ≥180かつ/または≥110 | 160かつ/または100 |
| (孤立性)収縮期高血圧 | 140かつ<90 | ≥135かつ<85 |
2) 一般的な治療の目標・診断の目安
| 項目 | 目安① | 目安② |
|---|---|---|
| 一般的な治療目標(診察室) | 75歳未満:<130/80 | 75歳以上:<140/90 |
| 家庭血圧の目安 | 診察室目標より約5mmHg低い値 | (例)<125/75/<135/85 |
| 高血圧の診断の目安 | 診察室:≥140/90 | 家庭(5-7日平均):135/85 |
数値は一般向け資料をもとにした「目安」です。年齢・合併症・薬の状況などで目標は調整されます。
家庭血圧は、上腕血圧計で「朝(起床後1時間以内・朝食前・服薬前)」と「夜(就寝前)」に、1機会2回測定し平均をとり、週5日以上の記録を主治医に見せることが推奨されています。
出典:日本高血圧学会一般向け解説冊子(JSH2019)・家庭血圧測定パンフレット(公開PDF)
院内掲示やWEB掲載に使いやすいよう、図表は当院用に構成しています。
食事・生活習慣のポイント(高血圧対策)
高血圧の改善には、お薬だけでなく生活習慣の見直しが大切です。
無理なく続けられる範囲で、できるところから取り入れてみてください。
① 減塩(まずはここから)
塩分を控えることは、血圧管理の基本です。
工夫の例
- 汁物(みそ汁・スープ)は 「1日1杯まで」 を目安にする
- 麺類は 汁を残す/つゆを薄める
- 漬物・佃煮・塩辛・ハム/ベーコンなどは 頻度と量を控えめに
- 味付けは だし・酢・香辛料・レモンを活用する(塩を減らしやすい)
② 野菜・食物繊維を増やす(カリウムも意識)
野菜や海藻、きのこなどは、食事全体のバランス改善に役立ちます。
工夫の例
- 毎食「野菜の小鉢を1つ」を目標にする
- コンビニでも「サラダ+具だくさんスープ」などで補う
※腎機能が低下している方は、カリウム制限が必要な場合があります(医師にご相談ください)。
③ 体重管理(まずは“少し”でOK)
体重が増えている場合、2~3kgの減量でも血圧が改善することがあります。
- 夜の主食を少し減らす(ご飯を一口分減らすなど)
- 間食を「回数」から見直す(週◯回まで)
④ 運動(続けられるものを)
- まずは 歩く時間を増やす(買い物や通勤に+10分など)
- 急に増やさず、体調に合わせて少しずつ
⑤ お酒・たばこ・睡眠
- 飲酒:量と頻度を見直す(休肝日を作るのも有効)
- 喫煙:動脈硬化リスクが上がるため、可能なら禁煙を検討
- 睡眠:いびき・日中の眠気が強い方は睡眠時無呼吸症候群の可能性もあり、血圧に影響することがあります
家庭血圧の測り方
家庭血圧は「同じ条件で、継続して測る」ことが大切です。上腕式血圧計を用い、次の方法で記録してみてください。
測るタイミング(1日2回)
- 朝:起床後1時間以内/排尿後/朝食前・服薬前
- 夜:夕食前または就寝前
測り方のコツ
- 椅子に座って1~2分安静にしてから測る
- 1回につき原則2回測定する
- 週に5日以上の記録を、受診時に持参
当院でのサポート
当院では、家庭血圧の記録と診察所見をふまえて、生活習慣の見直しや治療(必要に応じた検査・お薬の調整)をご提案します。
脳卒中予防の観点からも、継続的な血圧管理を大切にしています。
受診の目安
健診で血圧を指摘された、家庭血圧が135/85 mmHg以上で続く、治療を中断している場合はご相談ください。
家庭血圧の記録(メモや写真でもOK)をお持ちいただくと診療がスムーズです。
脂質異常症(コレステロール・中性脂肪)
脂質異常症は、血液中の LDLコレステロール(いわゆる悪玉)、HDLコレステロール(いわゆる善玉)、中性脂肪(トリグリセリド) などの値が基準から外れた状態をいいます。自覚症状がないことも多い一方で、長い期間にわたり放置すると動脈硬化が進み、脳梗塞や心筋梗塞などの血管病のリスクにつながることがあります。
脂質異常症でチェックする項目
健診では主に以下を確認します。
- LDLコレステロール(LDL-C):高いほど動脈硬化が進みやすい
- HDLコレステロール(HDL-C):低いと動脈硬化リスクが上がることがある
- 中性脂肪(トリグリセライド:Triglyceride;TG):体重・食事・飲酒・糖代謝の影響を受けやすい
- non-HDLコレステロール(non-HDL-C):LDL以外も含めた「動脈硬化の原因になりやすい脂質」の目安
脂質異常症の目安
一般的には、次のような値が「脂質異常症の目安」として扱われます。
※診断は数値だけでなく、年齢、血圧、糖尿病、腎機能、喫煙、家族歴、内服状況なども踏まえて医師が総合的に判断します。
脂質異常症 ガイドライン要点
診断の目安(空腹時)と、リスク区分別の脂質管理目標(mg/dL)
1)診断の目安(空腹時採血)
| 項目 | 目安(mg/dL) |
|---|---|
| 高LDLコレステロール血症 | LDL-C ≥ 140 |
| 境界域高LDLコレステロール血症 | LDL-C 120-139 |
| 低HDLコレステロール血症 | HDL-C <40 |
| 高トリグリセライド血症(空腹時) | TG ≥ 150 |
| 高non-HDLコレステロール血症 | non-HDL-C ≥170 |
| 境界域高non-HDLコレステロール血症 | non-HDL-C 150-169 |
2) 脂質管理目標値(リスク区分別)
| 区分 | LDL-C | non-HDL-C | TG | HDL-C |
|---|---|---|---|---|
| 一次予防:低リスク | LDL-C<160 | non-HDL-C <190 | TG <150 | HDL-C ≥40 |
| 一次予防:中リスク | LDL-C <140 | non-HDL-C < 170 | TG <150 | HDL-C ≥40 |
| 一次予防:高リスク | LDL-C<120 | non-HDL-C <150 | TG <150 | HDL-C ≥40 |
| 二次予防(冠動脈疾患) | LDL-C <100 | non-HDL-C<130 | TG <150 | HDL-C ≥40 |
| 二次予防:より厳格 | LDL-C<70* | non-HDL-C <100* | TG<150 | HDL-C ≥40 |
数値は目安(到達努力目標)です。年齢・合併症(糖尿病/CKDなど)・既往(脳梗塞心筋梗塞)・副作用等で個別に調整します。
二次予防では、冠動脈疾患やアテローム血栓性脳梗塞の既往を含めて管理目標が示されています。
*の厳格目標は、急性冠症候群・家族性高コレステロール血症(FH)などで考慮される目安です。
出典:日本心臓財団「動脈硬化性疾患予防ガイドライン・エッセンス」(JAS 2022年版の要点)/脳卒中治療ガイドライン2021〔改訂2025〕
院内掲示やWEB掲載に使いやすいよう、図表は当院用に再構成しています。
目標値(治療のめやす)
脂質の目標値は、将来の動脈硬化性疾患のリスク(低・中・高)や、持病の有無、脳梗塞・心筋梗塞などの既往によって変わります。
とくに 脳梗塞や一過性脳虚血発作、心筋梗塞の既往がある方、糖尿病、慢性腎臓病(CKD) などがある方では、より厳格な管理が検討されることがあります。
採血のポイント(健診の結果を見るとき)
- 中性脂肪(TG)は食事や飲酒の影響を受けやすく、可能なら空腹時(10時間以上の絶食)の値が参考になります
- 結果が境界域の場合でも、繰り返しの測定や、生活背景(体重変化、飲酒、運動、睡眠など)とあわせて見ることが大切です
食事・生活習慣のポイント
LDL(悪玉)が高い方へ:まずここから
控えめにしたいもの(例)
- 脂身の多い肉、加工肉(ベーコン・ソーセージ)
- 揚げ物、バター・生クリーム、菓子パン
- チーズなど脂肪分の多い乳製品(量に注意)
増やしたいもの(例)
- 魚(青魚など)・大豆製品(豆腐、納豆、豆乳)
- 野菜・きのこ・海藻(食物繊維)
- オリーブ油や菜種油など(使いすぎには注意)
コツ(続けやすい工夫)
- 主菜を「肉→魚・大豆」に置き換える日を週に数回つくる
- 揚げ物は「週◯回まで」など回数で管理する
- 野菜を先に食べる/汁物や海藻を足す
中性脂肪(TG)が高い方へ:体重・糖質・お酒の見直しが効果的
中性脂肪は、食べすぎ・飲酒・体重増加・糖代謝の影響を受けやすい項目です。
控えめにしたいもの(例)
- 甘い飲み物、菓子類、間食
- 麺・パン・白米の“重ね食べ”(炭水化物が多い食事)
- アルコール(頻度・量が多いほど上がりやすい)
増やしたいもの(例)
- 野菜・きのこ・海藻(かさ増し)
- たんぱく質(魚・鶏・大豆)を適量
- 無糖の飲み物(お茶・水)
コツ(続けやすい工夫)
- 夕食の主食(ご飯・麺・パン)を少し減らす/主食は1種類にする
- お酒は「休肝日」を作る、量を決める
- 体重が増えている場合は、まず2~3kg減を目標にすると改善につながることがあります
当院でのサポート
当院では、採血結果だけでなく、血圧・血糖・腎機能・生活習慣などもあわせて評価し、脳卒中予防の観点から脂質管理をサポートします。
必要に応じて追加検査や、適切な医療機関との連携も行います。
受診の目安
- 健診で LDLや中性脂肪、HDL の異常を指摘された
- 生活改善をしても数値が高めで続く
- 脳梗塞/心筋梗塞の既往がある、または 糖尿病・CKD などを指摘されている
- 薬を自己中断している/副作用が心配で調整したい
健診結果(採血の紙)や、これまでの検査結果があればご持参ください(写真でも構いません)。
糖尿病
糖尿病は、膵臓から分泌されるホルモンの一種であるインスリンの作用不足などにより血糖(血液中のブドウ糖)が高い状態が続く病気です。
初期は自覚症状がないことも多い一方で、長期的には血管や神経に負担がかかり、脳梗塞・心筋梗塞などの動脈硬化性疾患や、腎臓・目・神経の合併症につながることがあります。
早めに気づき、継続して管理することが大切です。
糖尿病でチェックする項目
健診では主に以下を確認します。
- 血糖(空腹時/随時)
- HbA1c(ヘモグロビンA1c):過去1~2か月の血糖の状態の目安
- 尿検査(尿糖・尿たんぱく)
- 必要に応じて 腎機能(eGFR)、脂質、血圧などもあわせて評価します
糖尿病の診断の目安
糖尿病の診断は、原則として反復検査などで「慢性的な高血糖」が確認されることが重要です。
症状(口渇・多飲・多尿・体重減少)や、合併症の所見なども踏まえて総合的に判断します。
糖尿病治療ガイドラインの要点
1) 診断の目安(血糖・HbAIc)
| 区分 | 目安 |
|---|---|
| 糖尿病型 (診断の目安) |
空腹時血糖≥126mg/dL |
| 随時血糖≥200mg/dL | |
| 75gOGTT 2時間值≥200mg/dL | |
| HbA1c ≥6.5% | |
| 境界域の目安 (参考) |
空腹時血糖 110-125mg/dL→OGTT検討 |
| 随時血糖140-199 mg/dL→OGTT検討 | |
| HbAIc 6.0-6.4%→ OGTT検討 |
2) HbA1cの目標(治療のめやす)
| 状況 | 目標 |
|---|---|
| 基本目標 (合併症予防) |
HbAIC <7.0% |
| より厳格 (安全に達成できる場合) |
HbA1c <6.0% |
| 治療強化が難しい場合 (低血糖等) |
HbA1c <8.0% |
3)生活習慣のポイント(続けやすい例)
| 項目 | ポイント |
|---|---|
| 食事 | 主食(ご飯・パン・麺)は“量”を意識/甘い飲み物・間食は回数から見直し |
| 食べ方 | 野菜・きのこ・海藻を先に/たんぱく質(魚・鶏・大豆)を適量 |
| 運動 | 歩行などの有酸素+筋力トレ(週2~3日)を、体調に合わせて継続 |
| 体重・睡眠 | 体重管理(無理なく少しずつ)/いびき・強い眠気は相談(睡眠時無呼吸) |
数値は一般的な目安です。診断は原則として反復検査などで“慢性高血糖”を確認し、総合的に判断します。
目標は年齢・罹病期間・合併症・低血糖リスク・支援体制などにより個別に調整します。
出典:日本糖尿病学会『糖尿病診療ガイドライン2024』1章(診断)・2章(治療目標)
院内掲示やWEB掲載に使いやすいよう、図表は当院用に再構成しています。
目標(治療のめやす:HbA1c)
血糖コントロールの目標は、年齢、罹病期間、合併症、低血糖リスク、サポート体制などを踏まえて個別に設定します。
一般的には、HbA1c 7.0%未満が「合併症予防の観点からの基本目標」とされますが、状態により目標を調整します。
受診時に確認する検査(必要に応じて)
当院では、血糖だけでなく、合併症の予防・早期発見の観点から、必要に応じて以下の検査を組み合わせて評価します。
- HbA1c・血糖:血糖のコントロール状況の確認
- 腎機能(クレアチニン/eGFR):腎臓の状態の評価
- 尿検査(尿たんぱく等):腎臓への負担のサインの確認
- 脂質(LDL・TGなど)・血圧:動脈硬化リスクの評価(脳卒中予防の観点からも重要)
- 必要に応じて 心電図 など、全身の状態に合わせて追加します
※検査内容は、健診結果・症状・年齢・持病・内服状況などを踏まえてご提案します。
食事・生活習慣のポイント(具体例)
食事(まずはここから)
ポイントは「極端に我慢する」より、続けられる形で“食べ方”を整えることです。
- 主食(ご飯・パン・麺)は量を意識し、主食の“重ね食べ”は避ける
- 野菜・きのこ・海藻などを先に食べる(食物繊維を増やす)
- たんぱく質(魚・鶏・大豆)を適量入れて、満足感を保つ
- 甘い飲み物・間食は「量」より回数から見直す(週◯回まで、など)
運動(できる範囲で)
- まずは歩行などの有酸素運動を、体調に合わせて継続
- 可能なら筋力トレーニング(週2~3日)も組み合わせると効果的です
※心臓や関節の病気がある方は、運動内容を調整することがあります。
体重・睡眠
- 体重が増えている場合、無理のない範囲で少しずつ体重管理を行います
- いびき・強い眠気がある方は、睡眠時無呼吸症候群が血糖や血圧に影響することもあります
当院でのサポート
当院では、HbA1cや血糖の推移に加えて、血圧・脂質・腎機能なども合わせて評価し、脳卒中予防の観点からも総合的に管理をサポートします。
必要に応じて、眼科(網膜症)や専門医療機関とも連携します。
受診の目安
- 健診で HbA1cや血糖高値を指摘された
- のどの渇き、多尿、体重減少などが続く
- すでに治療中だが、薬を中断している/数値が安定しない/低血糖が心配
健診結果(採血の紙)や、お薬手帳、これまでの検査結果があればご持参ください(写真でも構いません)。
高尿酸血症(痛風)
高尿酸血症とは
高尿酸血症は、血液中の尿酸が高い状態が続くことをいいます。
一般に血清尿酸値が 7.0 mg/dL を超えると高尿酸血症とされます。
自覚症状がないことも多い一方で、尿酸が高い状態が続くと、尿酸塩結晶が関節や腎臓にたまり、痛風発作(急性の関節炎)や尿路結石の原因になることがあります。
痛風(痛風発作)とは
痛風は、尿酸塩結晶が関節に沈着し、炎症を起こすことで生じる関節炎です。足の親指の付け根などに、急な腫れ・熱感・強い痛みが出ることがあります(症状の出方には個人差があります)。
目標値(治療のめやす)
治療の目標は、発作の予防や結晶沈着の改善を目指して、尿酸値を適切な範囲に管理することです。
ガイドラインでは、痛風結節(こぶ状の沈着)を有する場合、尿酸降下薬で血清尿酸値を 6.0 mg/dL 以下にすることが推奨されています。
※目標は、腎機能、尿路結石の有無、合併症、薬の副作用などを踏まえて個別に調整します。
食事・生活習慣のポイント(続けやすい工夫)
高尿酸血症は、体重・飲酒・食習慣の影響を受けやすいことがあります。できるところから取り入れてみてください。
① 体重管理(まずは少しでOK)
体重が増えている場合、まずは2~3kg減を目標にすると取り組みやすいです。
② お酒(特に量と頻度)
飲酒は尿酸値や発作に影響することがあります。
- まずは「休肝日」を作る
- 量を決める(飲み過ぎない)
③ 食事(極端に我慢より“偏り”を整える)
- 主食・間食の「食べ過ぎ」を減らす(夜の主食を少し減らす等)
- 野菜・きのこ・海藻を増やす(かさ増し)
- 水分摂取を意識する(尿路結石予防の観点でも大切)
当院でのサポート
当院では、尿酸値だけでなく、腎機能(クレアチニン/eGFR)や尿検査などもあわせて確認し、生活習慣の見直しや治療方針をご提案します。
必要に応じて、尿路結石のリスクや合併症も含めて総合的に評価します。
※薬物治療の開始・選択は、ガイドラインを踏まえつつ、症状や合併症(腎障害・尿路結石など)に応じて個別に判断します。
受診の目安
- 健診で尿酸値が高いと言われた(7.0 mg/dL超など)
- 足の親指の付け根などが急に腫れて痛い(痛風発作が疑われる)
- 腰背部痛・血尿など、尿路結石が疑われる症状がある
- すでに治療中だが、薬を中断している/発作を繰り返す/薬の調整を相談したい
健診結果(採血の紙)や、お薬手帳、これまでの検査結果があればご持参ください(写真でも構いません)。
メタボリックシンドローム
メタボリックシンドロームとは
メタボリックシンドロームは、内臓脂肪の蓄積に、血圧・脂質・血糖の異常が重なることで動脈硬化が進みやすくなる状態です。
自覚症状がないことも多い一方で、将来的に脳卒中や心筋梗塞などのリスクにつながることがあるため、早めに気づいて生活習慣を整えることが大切です。
診断基準(日本・8学会合同基準)
日本の基準では、①内臓脂肪の蓄積(腹囲)が必須で、さらに ②~④のうち2項目以上が当てはまる場合にメタボリックシンドロームと診断します。

① 内臓脂肪の蓄積(必須)
- 腹囲(へそ周囲):男性 85cm以上/女性 90cm以上
- (参考)腹部CTの内臓脂肪面積(VFA)100cm²以上に相当
② 追加リスク項目(次のうち2項目以上)
- 脂質:中性脂肪(TG)150 mg/dL以上 かつ/または HDL-C 40 mg/dL未満
- 血圧:収縮期 130 mmHg以上 かつ/または 拡張期 85 mmHg以上
- 血糖:空腹時血糖 110 mg/dL以上
健診で「メタボ」「予備群」と言われたら
健診でメタボリックシンドローム(または予備群)を指摘された場合は、血圧・脂質・血糖の状態をあわせて確認し、必要に応じて治療や生活改善を検討します。
「体重はそれほど増えていないのに、お腹だけ出てきた」「血圧やコレステロール、血糖が少しずつ上がってきた」という方も一度ご相談ください。
当院で行える自費検査(内臓脂肪CT/腸腰筋CT)
当院では(自費にて)、腹部CTから以下を評価し、生活習慣改善の目標設定に役立てることができます。
- 内臓脂肪面積(VFA)の目安
- 腸腰筋面積(筋量の参考指標)
※医師が必要性を判断し、被ばくを含めてご説明のうえでご案内します。
※結果の解釈は年齢・体格・既往等により異なるため、医師が総合的に説明します。
生活習慣のポイント(続けやすい工夫)
① 体重より「腹囲」を意識
まずは 2~3kg減、または 腹囲を数cm減らす ことを目標にすると続けやすいです。
② 食事:主食と間食を“少し”見直す
- 主食(ご飯・パン・麺)の量を少し減らす/主食は1種類にする(重ね食べを避ける)
- 甘い飲み物・お菓子は「量」より回数から(週◯回まで、など)
- 野菜・きのこ・海藻を増やし、たんぱく質(魚・鶏・大豆)を適量とる
- 外食では「定食+ご飯少なめ」「汁物は控えめ」「揚げ物は回数を減らす」などが取り入れやすいです
③ 運動:まずは歩く時間を増やす
- まずは +10分の歩行から(買い物・通勤で上乗せ)
- 可能なら軽い筋トレ(スクワット等)も少しずつ
④ お酒・睡眠
- 飲酒は頻度・量を見直す(休肝日を作るのも有効)
- いびき・日中の眠気が強い方は、睡眠時無呼吸症候群が関係することもあります
当院でのサポート
当院では、腹囲・体重だけでなく、血圧・脂質・血糖・腎機能などもあわせて評価し、脳卒中予防の観点から生活習慣の見直しや治療方針をご提案します。
必要に応じて検査や専門医療機関との連携も行います。
受診の目安
- 健診で「メタボ」または「予備群」を指摘された
- 腹囲が増えてきた/体重が増えてきた
- 血圧・脂質・血糖のいずれかを指摘された(複数ある場合は特に)
- 生活改善をしても数値が改善しにくい/薬の調整を相談したい
健診結果(検査票)や、血圧手帳・お薬手帳があればご持参ください(写真でも構いません)。
